L’impetigine: quanto dura, se è contagiosa e come curarla
L’impetigine è una delle infezioni cutanee batteriche più comuni, soprattutto nei bambini. Si tratta di una patologia superficiale della pelle che, sebbene possa apparire preoccupante, è generalmente benigna e facilmente trattabile.
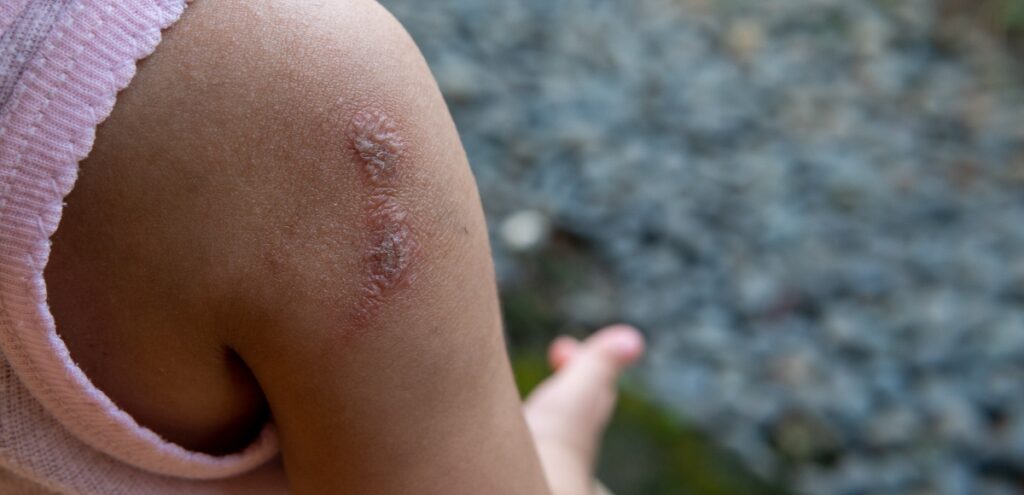
Caratterizzata da lesioni crostose e vescicole, l’impetigine richiede una diagnosi tempestiva e un trattamento appropriato per evitare complicazioni e limitare la diffusione.
Che cos’è l’impetigine
L’impetigine è un’infezione batterica superficiale della pelle che colpisce principalmente lo strato più esterno dell’epidermide. È causata principalmente da due tipi di batteri: Staphylococcus aureus e Streptococcus pyogenes (streptococco beta-emolitico di gruppo A). Questa infezione è particolarmente frequente nei bambini tra i 2 e i 5 anni, ma può interessare persone di qualsiasi età.
La malattia prende il nome dal latino “impetere”, che significa “attaccare”, proprio per la sua capacità di diffondersi rapidamente sulla pelle e di trasmettersi facilmente da persona a persona. L’impetigine rappresenta circa il 10% di tutti i problemi cutanei osservati in età pediatrica.
Esistono due forme principali di impetigine:
Impetigine non bollosa (70% dei casi): causata principalmente da streptococchi, si manifesta con lesioni crostose color miele, soprattutto intorno alla bocca e al naso.
Impetigine bollosa (30% dei casi): causata da Staphylococcus aureus, caratterizzata dalla formazione di vescicole e bolle piene di liquido che successivamente si rompono lasciando erosioni.
I sintomi dell’impetigine
I sintomi dell’impetigine variano leggermente tra le due forme principali, ma presentano caratteristiche comuni facilmente riconoscibili:
Impetigine non bollosa
- Lesioni iniziali: piccole macchie rosse che rapidamente si trasformano in vescicole
- Croste color miele: dopo la rottura delle vescicole si formano croste giallastre caratteristiche
- Localizzazione: prevalentemente intorno a bocca, naso e mento
- Prurito: generalmente lieve ma presente
- Linfonodi: possibile ingrossamento dei linfonodi regionali
Impetigine bollosa
- Bolle: vescicole più grandi (1-2 cm di diametro) piene di liquido chiaro
- Erosioni: dopo la rottura delle bolle rimangono aree erosive con bordi irregolari
- Localizzazione: può interessare tronco, arti e area del pannolino nei neonati
- Febbre: possibile nei casi più estesi
- Malessere generale: soprattutto nei bambini piccoli
Sintomi comuni
- Prurito di intensità variabile
- Bruciore locale nelle aree interessate
- Possibile dolore se le lesioni sono estese
- Sensazione di tensione della pelle
- Eventuale febbre nei casi più severi
È importante notare che l’impetigine generalmente non causa dolore intenso e raramente lascia cicatrici se trattata appropriatamente.
Le cause dell’impetigine
L’impetigine è causata da batteri che normalmente possono essere presenti sulla pelle senza causare problemi, ma che diventano patogeni quando trovano condizioni favorevoli per moltiplicarsi:
Agenti patogeni principali
Staphylococcus aureus: responsabile della forma bollosa e di molti casi di impetigine non bollosa. Questo batterio produce tossine che causano la formazione di bolle.
Streptococcus pyogenes: causa principale dell’impetigine non bollosa, caratterizzata dalle tipiche croste color miele.
Fattori predisponenti
Lesioni cutanee preesistenti:
- Escoriazioni da grattamento
- Punture di insetti
- Eczema o dermatite atopica
- Piccoli traumi o abrasioni
- Varicella (sovrainfezione delle vescicole)
Condizioni ambientali:
- Alta umidità e temperatura elevata
- Scarsa igiene personale
- Sovraffollamento (asili, scuole, comunità)
- Contatto diretto con persone infette
Fattori individuali:
- Età pediatrica (sistema immunitario in sviluppo)
- Diabete mellito
- Immunodeficienze
- Malnutrizione
- Stress fisico o emotivo
L’impetigine è contagiosa? Modalità di trasmissione
Sì, l’impetigine è altamente contagiosa. La trasmissione avviene principalmente attraverso:
- Contatto diretto: toccare le lesioni di una persona infetta è il modo più comune di contagio. I batteri presenti nelle secrezioni delle vescicole e delle croste possono facilmente trasferirsi sulla pelle di altre persone
- Contatto indiretto: attraverso oggetti contaminati come:
- Asciugamani e biancheria
- Giocattoli condivisi
- Vestiti
- Superfici contaminate
- Attrezzature sportive
Periodo di contagiosità
- Prima del trattamento: la persona è contagiosa finché sono presenti lesioni attive
- Dopo l’inizio del trattamento antibiotico: la contagiosità si riduce significativamente dopo 24-48 ore
- Lesioni secche e croste: meno contagiose rispetto alle lesioni umide e attive
Prevenzione della trasmissione
- Lavaggio frequente delle mani con acqua e sapone
- Evitare di toccare le lesioni
- Non condividere oggetti personali
- Mantenere le unghie corte e pulite
- Isolamento dalle attività di gruppo fino a 24-48 ore dall’inizio del trattamento
Quanto dura l’impetigine
La durata dell’impetigine dipende principalmente dalla tempestività del trattamento e dalla gravità dell’infezione:
Senza trattamento
- Durata: 2-4 settimane
- Caratteristiche: guarigione spontanea ma lenta
- Rischi: maggiore possibilità di complicazioni e diffusione
Con trattamento appropriato
- Miglioramento: evidente dopo 2-3 giorni dall’inizio della terapia
- Guarigione completa: 7-10 giorni nella maggior parte dei casi
- Ritorno alle attività: possibile dopo 24-48 ore se le lesioni sono coperte
Fattori che influenzano la durata
Fattori che accelerano la guarigione:
- Trattamento precoce e appropriato
- Buona igiene locale
- Sistema immunitario efficiente
- Assenza di fattori predisponenti
Fattori che rallentano la guarigione:
- Ritardo nel trattamento
- Presenza di condizioni predisponenti (eczema, diabete)
- Reinfezione per scarsa igiene
- Grattamento continuo delle lesioni
Come si cura l’impetigine
Il trattamento dell’impetigine deve essere tempestivo per prevenire complicazioni e limitare la diffusione:
Trattamento topico
Per le forme localizzate e lievi:
Antibiotici topici:
- Mupirocina: il farmaco di prima scelta
- Acido fusidico: alternativa efficace
- Applicazione 2-3 volte al giorno per 5-7 giorni
Preparazione delle lesioni:
- Rimozione delicata delle croste con acqua tiepida
- Disinfezione con antisettici blandi
- Applicazione dell’antibiotico topico
Trattamento sistemico
Indicato per:
- Forme estese (più di 3-5 lesioni)
- Coinvolgimento di aree difficili da trattare topicamente
- Presenza di sintomi sistemici
- Fallimento della terapia topica
Antibiotici orali di prima scelta:
- Flucloxacillina
- Eritromicina (in caso di allergia alle penicilline)
- Clindamicina
- Durata: 7-10 giorni
Misure di supporto
Igiene locale:
- Lavaggio delicato con acqua e sapone neutro
- Asciugatura tamponando senza strofinare
- Mantenere le unghie corte per evitare il grattamento
Misure generali:
- Cambiare frequentemente la biancheria
- Lavare vestiti e lenzuola ad alta temperatura
- Evitare la condivisione di oggetti personali
- Applicare impacchi freschi per alleviare il prurito
Quando consultare un medico
È consigliabile rivolgersi a un medico nelle seguenti situazioni:
Indicazioni urgenti
- Febbre elevata (>38.5°C)
- Lesioni che si estendono rapidamente
- Presenza di strisce rosse che si irradiano dalle lesioni (linfangite)
- Gonfiore importante dei linfonodi
- Malessere generale significativo
Indicazioni non urgenti ma importanti
- Lesioni che non migliorano dopo 2-3 giorni di trattamento
- Comparsa di nuove lesioni durante il trattamento
- Dubbi sulla diagnosi
- Presenza di condizioni predisponenti (diabete, immunodeficienza)
Possibili complicazioni
Sebbene rare con un trattamento appropriato, le complicazioni dell’impetigine possono includere:
Complicazioni locali
- Cellulite (infezione dei tessuti profondi)
- Linfangite (infezione dei vasi linfatici)
- Ascessi cutanei
- Cicatrici (rare)
Complicazioni sistemiche (molto rare)
- Glomerulonefrite post-streptococcica
- Sepsi (nei soggetti immunocompromessi)
- Sindrome da shock tossico stafilococcico
La prevenzione rimane il miglior approccio: mantenere una buona igiene personale, trattare tempestivamente piccole ferite e lesioni cutanee, e cercare assistenza medica quando necessario. Con il trattamento appropriato, l’impetigine guarisce completamente senza lasciare conseguenze permanenti.