Dolore al polso senza trauma: cause, sintomi e cosa fare
Il dolore al polso che compare senza aver subito una caduta, un colpo o un infortunio può sembrare inspiegabile, ma rappresenta in realtà un segnale importante che il corpo invia. Questo tipo di dolore spesso si sviluppa gradualmente e può derivare da sovraccarichi funzionali, infiammazioni delle strutture interne o patologie croniche. Comprendere le possibili cause è fondamentale per individuare il percorso diagnostico più appropriato ed evitare che il disturbo diventi persistente o invalidante.
Cause comuni del dolore al polso senza trauma
Quando il dolore si manifesta in assenza di eventi traumatici evidenti, le origini possono essere molteplici e spesso legate all’uso quotidiano dell’articolazione.
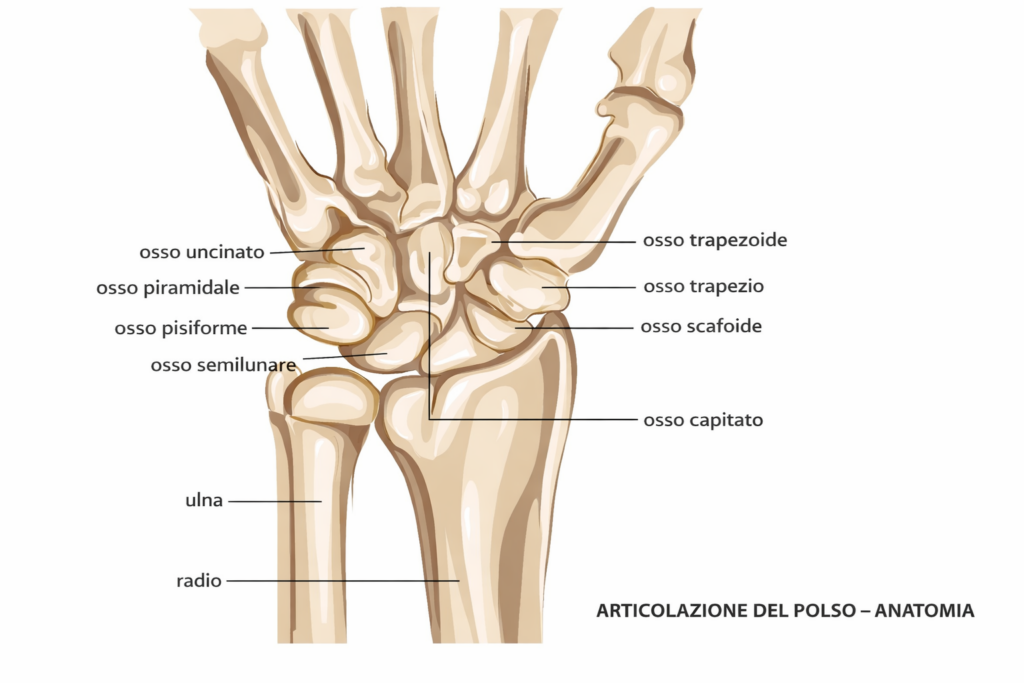
La sindrome del tunnel carpale rappresenta una delle cause più frequenti: il nervo mediano, che attraversa un canale stretto formato da ossa e legamenti, subisce una compressione progressiva. Questo provoca dolore, formicolio e intorpidimento soprattutto a pollice, indice e medio. La condizione peggiora tipicamente di notte o dopo attività che richiedono flessione prolungata del polso.
Le tendiniti costituiscono un’altra causa diffusa, particolarmente in chi compie movimenti ripetitivi per lavoro o attività sportive. L’infiammazione dei tendini estensori o flessori genera dolore durante specifici movimenti, come ruotare la mano o afferrare oggetti.
La tenosinovite di De Quervain colpisce i tendini che controllano il pollice, causando dolore nella zona radiale del polso che si accentua con i movimenti di presa o torsione. Si manifesta spesso in chi utilizza frequentemente smartphone o tastiere.
L’artrite reumatoide può interessare le piccole articolazioni del polso provocando infiammazione simmetrica, rigidità mattutina prolungata e gonfiore. A differenza di altre forme artrosiche, si tratta di una patologia autoimmune sistemica.
Le cisti sinoviali, piccole formazioni rotondeggianti piene di liquido, possono svilupparsi sul dorso o sul lato palmare del polso, comprimendo strutture nervose o limitando il movimento.
L’artrosi del polso, sebbene meno comune rispetto ad altre sedi, può svilupparsi per usura cartilaginea progressiva, generando dolore durante i movimenti e rigidità articolare.
Fattori di rischio
Alcune condizioni aumentano la probabilità di sviluppare dolore al polso in assenza di traumi diretti.
L’età rappresenta un fattore significativo: dopo i 40-50 anni aumenta il rischio di patologie degenerative come l’artrosi e di compressioni nervose legate a modificazioni anatomiche.
Il sesso femminile predispone maggiormente alla sindrome del tunnel carpale, alla tenosinovite di De Quervain e all’artrite reumatoide, per ragioni sia ormonali che anatomiche.
Le attività professionali che richiedono movimenti ripetitivi del polso, vibrazioni prolungate o posture forzate (assemblaggio, lavoro al computer, utilizzo di strumenti manuali) espongono a maggior rischio di sovraccarico tendineo e nervoso.
La gravidanza favorisce lo sviluppo della sindrome del tunnel carpale per la ritenzione idrica e le modificazioni ormonali che aumentano la pressione all’interno del canale carpale.
Patologie sistemiche come diabete mellito, ipotiroidismo e insufficienza renale possono predisporre a neuropatie periferiche o infiammazioni articolari.
L’obesità aumenta il carico sulle articolazioni e può favorire stati infiammatori cronici.
Quando preoccuparsi per il dolore al polso?
Il dolore al polso merita attenzione medica quando presenta alcune caratteristiche specifiche.
Occorre consultare uno specialista se il dolore persiste oltre le due settimane nonostante il riposo e le misure conservative, oppure se tende a peggiorare progressivamente anziché migliorare.
La presenza di formicolio persistente o perdita di sensibilità alle dita, specialmente notturna, suggerisce un coinvolgimento nervoso che richiede valutazione approfondita per evitare danni permanenti.
Il gonfiore importante associato a calore e arrossamento locale può indicare un processo infiammatorio acuto o, più raramente, un’infezione articolare che necessita trattamento tempestivo.
La riduzione progressiva della forza prensile, con difficoltà ad afferrare oggetti o compiere gesti quotidiani, rappresenta un segnale di allarme che non va sottovalutato.
Se il dolore compare in entrambi i polsi contemporaneamente, soprattutto se accompagnato da rigidità mattutina prolungata e gonfiore simmetrico, può trattarsi di artrite reumatoide o altra patologia sistemica che richiede diagnosi precoce.
Quali sono i sintomi di un nervo infiammato al polso?
L’infiammazione o la compressione dei nervi del polso genera sintomi caratteristici che aiutano a orientare la diagnosi.
Il formicolio rappresenta uno dei segni più tipici, descritto spesso come sensazione di “punture di spillo” o di mano che “si addormenta”. Nella sindrome del tunnel carpale colpisce principalmente pollice, indice, medio e parte dell’anulare, mentre nelle neuropatie del nervo ulnare interessa anulare e mignolo.
Il dolore urente o elettrico, che si irradia dalla zona del polso verso le dita o risale verso il braccio, suggerisce irritazione nervosa. Questo tipo di dolore può manifestarsi improvvisamente durante determinati movimenti o persistere costantemente.
La perdita di sensibilità in specifiche aree della mano corrisponde al territorio innervato dal nervo coinvolto. Nei casi più gravi può rendersi evidente una riduzione della forza e dell’abilità fine, con difficoltà a manipolare piccoli oggetti o ad abbottonare i vestiti.
I sintomi neurologici tipicamente peggiorano durante la notte, spesso svegliando il paziente, e possono essere temporaneamente alleviati scuotendo la mano.
Quali sono i sintomi dell’artrite reumatoide al polso?
L’artrite reumatoide si manifesta al polso con caratteristiche distintive rispetto ad altre forme di dolore articolare.
Il sintomo cardine è la rigidità mattutina che dura oltre 30-60 minuti dopo il risveglio, con difficoltà marcata a muovere i polsi che migliora gradualmente con l’attività.
Il gonfiore simmetrico rappresenta un elemento caratteristico: entrambi i polsi appaiono tumefatti e possono essere caldi al tatto. Il gonfiore tende a essere diffuso piuttosto che localizzato.
Il dolore persistente, presente sia a riposo che durante il movimento, peggiora con l’uso ma non si allevia completamente nemmeno con il riposo. Ha natura infiammatoria e può essere accompagnato da astenia generale.
Nel tempo possono svilupparsi deformità articolari con deviazione delle strutture e limitazione funzionale progressiva. Spesso si associano sintomi extraarticolari come febbre lieve, stanchezza e malessere generale.
La presenza di questi sintomi, specialmente se coinvolge anche altre articolazioni come le piccole articolazioni delle mani, richiede valutazione reumatologica per confermare la diagnosi attraverso esami del sangue e imaging specifici.
Rimedi immediati per il dolore al polso
Quando il dolore compare, alcune misure possono fornire sollievo immediato in attesa della valutazione medica.
Il riposo funzionale dell’articolazione rappresenta il primo intervento: ridurre le attività che scatenano o aggravano il dolore permette alle strutture irritate di iniziare il processo di guarigione. Non significa immobilizzazione totale, ma evitare movimenti ripetitivi o sforzi eccessivi.
L’applicazione di ghiaccio per 15-20 minuti ogni 3-4 ore nelle prime 48-72 ore aiuta a ridurre l’infiammazione e il gonfiore. Proteggere sempre la pelle con un panno per evitare lesioni da freddo.
Un tutore o bendaggio elastico può offrire supporto limitando i movimenti dolorosi, particolarmente utile durante attività inevitabili o nelle ore notturne per la sindrome del tunnel carpale.
L’elevazione dell’arto, quando possibile, favorisce il drenaggio dei liquidi riducendo il gonfiore.
Gli antinfiammatori non steroidei da banco, se non controindicati, possono alleviare temporaneamente dolore e infiammazione, sempre rispettando dosaggi e durata raccomandata.
È importante sottolineare che questi rimedi offrono sollievo sintomatico ma non sostituiscono la valutazione medica necessaria per identificare e trattare la causa sottostante.
Come sfiammare il nervo del polso?
Il trattamento dell’infiammazione nervosa richiede un approccio mirato basato sulla causa specifica.
Per la sindrome del tunnel carpale, l’utilizzo di un tutore notturno che mantiene il polso in posizione neutra riduce la compressione sul nervo mediano, spesso con beneficio già nelle prime settimane.
La fisioterapia specifica prevede esercizi di scivolamento nervoso (nerve gliding) che favoriscono la mobilità del nervo riducendo le aderenze, associati a tecniche di mobilizzazione articolare e stretching dei muscoli dell’avambraccio.
Le infiltrazioni di corticosteroidi nel tunnel carpale possono essere indicate nei casi resistenti alle misure conservative, offrendo sollievo per diverse settimane o mesi.
La terapia fisica strumentale come ultrasuoni, laser o tecarterapia può ridurre l’infiammazione locale favorendo la rigenerazione tissutale.
Nei casi più severi o resistenti al trattamento conservativo, può rendersi necessario l’intervento chirurgico di decompressione per liberare il nervo dalla pressione meccanica.
Quando consultare un medico e che controlli fare
La valutazione medica specialistica diventa indispensabile quando il dolore persiste nonostante le misure conservative o presenta caratteristiche preoccupanti.
Il medico di base rappresenta il primo riferimento per una valutazione iniziale che include anamnesi dettagliata, esame obiettivo e eventualmente prescrizione di esami di primo livello.
La radiografia del polso permette di valutare la struttura ossea, escludere fratture misconosciute o identificare segni di artrosi.
L’ecografia muscolo-scheletrica visualizza tendini, legamenti e cisti sinoviali, risultando particolarmente utile per diagnosticare tendiniti o tenosinoviti.
L’elettromiografia con studio della conduzione nervosa rappresenta l’esame gold standard per confermare compressioni nervose come la sindrome del tunnel carpale, quantificandone la severità.
Gli esami del sangue (VES, PCR, fattore reumatoide, anti-CCP) sono necessari quando si sospetta artrite reumatoide o altra patologia sistemica.
La risonanza magnetica viene riservata a casi selezionati per valutare in dettaglio strutture legamentose, cartilagine articolare o lesioni non evidenziabili con altri esami.
La scelta del percorso diagnostico più appropriato dipende dalla presentazione clinica e dall’orientamento diagnostico emerso dalla prima valutazione specialistica presso l’ambulatorio di ortopedia o reumatologia.