Ernia del disco: sintomi, dolore e come si cura
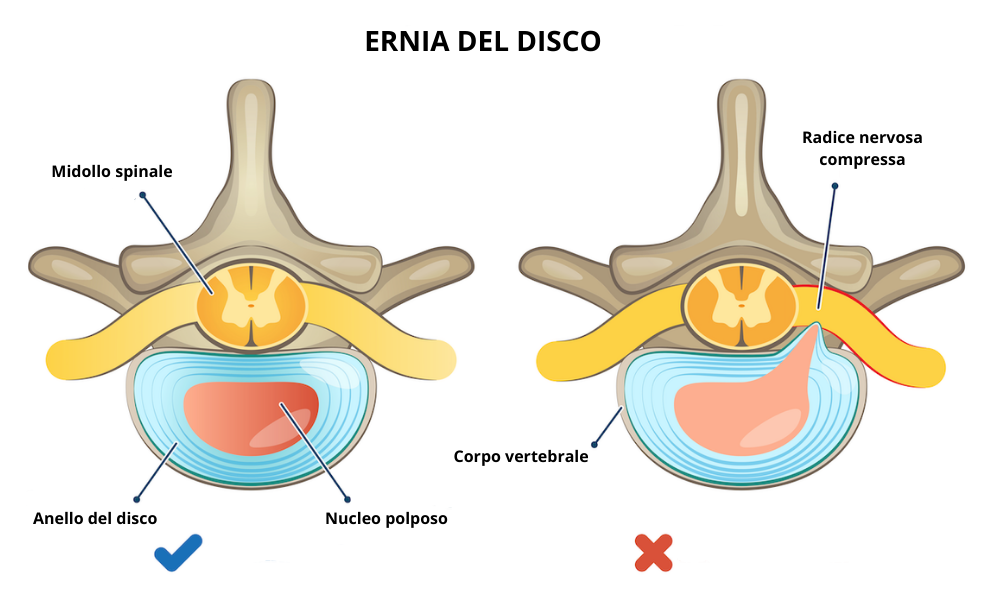
L’ernia del disco è una condizione della colonna vertebrale che si verifica quando il nucleo polposo, la parte centrale e gelatinosa del disco intervertebrale, fuoriesce dalla sua sede naturale attraverso una lesione dell’anello fibroso che lo contiene. Questa fuoriuscita può comprimere le radici nervose circostanti, provocando dolore, formicolio e altri sintomi che possono limitare significativamente la qualità di vita.
Non tutte le ernie discali causano disturbi: esistono anche forme asintomatiche, scoperte occasionalmente durante esami diagnostici eseguiti per altre ragioni. Quando però l’ernia comprime un nervo, i sintomi possono essere intensi e richiedere un approccio terapeutico mirato. Comprendere la natura del problema, riconoscerne i segnali e conoscere le opzioni di cura è fondamentale per affrontare questa patologia nel modo più efficace.
Cos’è l’ernia del disco
I dischi intervertebrali sono strutture fibrocartilaginee situate tra una vertebra e l’altra, con funzione di ammortizzatori naturali che permettono alla colonna di muoversi con flessibilità e di assorbire i carichi. Ogni disco è composto da due parti: il nucleo polposo, una massa gelatinosa ricca d’acqua al centro, e l’anello fibroso, la struttura più resistente che lo circonda e lo mantiene in sede.
Quando l’anello fibroso si fessura o si rompe, a causa di degenerazione, traumi, sforzi eccessivi o movimenti improvvisi, il nucleo può sporgere verso l’esterno o fuoriuscire completamente. Questo processo configura l’ernia del disco, che può manifestarsi in diverse forme: dalla semplice protrusione (quando il nucleo sporge ma l’anello è ancora integro) all’estrusione vera e propria (con rottura dell’anello), fino al sequestro discale (quando il materiale erniato si stacca completamente).
Le ernie possono svilupparsi a qualsiasi livello della colonna vertebrale, ma sono più frequenti nella regione lombare (soprattutto tra le vertebre L4-L5 e L5-S1) e in quella cervicale. Nella zona dorsale sono invece piuttosto rare.
Dove ti fa male quando hai l’ernia al disco?
La localizzazione del dolore dipende strettamente dal punto della colonna in cui si trova l’ernia e dai nervi che vengono compressi. Non sempre il dolore si manifesta nella zona dell’ernia stessa: spesso il sintomo principale è irradiato lungo il percorso del nervo interessato.
| Tipo di ernia | Localizzazione del dolore |
|---|---|
| Lombare | Zona lombare, gluteo, coscia, polpaccio, piede (lungo il nervo sciatico) |
| Cervicale | Collo, spalla, braccio, mano |
| Dorsale | Parte centrale della schiena, possibile irradiazione al torace |
Nell’ernia lombare, il dolore è noto come sciatalgia o sciatica e può interessare una sola gamba, accompagnato da sensazioni di bruciore, intorpidimento o debolezza muscolare. Nell’ernia cervicale, si possono avvertire anche rigidità nucale e mal di testa cervicale, mentre l’ernia dorsale, meno comune, può causare disagio nella parte centrale della schiena.
Quali sono i sintomi dell’ernia del disco?
I sintomi variano a seconda della gravità dell’ernia, della sua posizione e del grado di compressione nervosa. Alcune ernie rimangono del tutto silenti, mentre altre provocano disturbi severi e invalidanti.
I sintomi più frequenti includono:
- Dolore acuto o cronico: intenso nella fase iniziale, può essere continuo o intermittente, aggravato da movimenti specifici come la flessione, la torsione del busto o i colpi di tosse
- Irradiazione del dolore: lungo gli arti superiori o inferiori, a seconda della localizzazione dell’ernia
- Formicolio e intorpidimento: sensazione di “spilli” o perdita di sensibilità in alcune zone dell’arto interessato, condizione nota come parestesia o ipoestesia
- Debolezza muscolare: difficoltà a sollevare oggetti, camminare sulle punte o sui talloni, afferrare con la mano
- Riduzione dei riflessi: riscontrabile durante la visita medica
- Limitazione funzionale: difficoltà nei movimenti quotidiani, posture antalgiche per evitare il dolore
Nei casi più gravi, l’ernia può comprimere il midollo spinale o la cauda equina, determinando sintomi neurologici importanti come perdita del controllo degli sfinteri, anestesia a sella (perdita di sensibilità nella zona perineale) e paralisi. Queste situazioni rappresentano un’emergenza medica e richiedono intervento immediato.
Diagnosi dell’ernia del disco
La diagnosi inizia con una visita ortopedica approfondita, durante la quale lo specialista raccoglie l’anamnesi, valuta i sintomi e conduce un esame obiettivo neurologico. Test specifici come il segno di Lasègue (per le ernie lombari) aiutano a identificare la compressione radicolare.
Per confermare la diagnosi e valutare con precisione la sede e l’entità dell’ernia, sono necessari esami strumentali:
| Esame diagnostico | Funzione e utilità |
|---|---|
| Risonanza magnetica (RM) | Esame di elezione, visualizza dischi, nervi e strutture molli della colonna |
| TAC | Utile quando la RM non è eseguibile, valuta meglio le strutture ossee |
| Radiografia | Non evidenzia l’ernia, serve a escludere altre patologie vertebrali |
In alcuni casi può essere richiesta un’elettromiografia per valutare la funzionalità nervosa e muscolare.
Come si guarisce l’ernia del disco?
La maggior parte delle ernie del disco si risolve con trattamenti conservativi, senza necessità di intervento chirurgico. Il corpo ha infatti capacità riparative naturali: l’ernia può riassorbirsi spontaneamente nel tempo, riducendo la compressione sul nervo.
Il trattamento conservativo comprende:
- Terapia farmacologica: antinfiammatori non steroidei (FANS), analgesici, miorilassanti e, nei casi più intensi, cortisonici o farmaci specifici per il dolore neuropatico
- Fisioterapia: esercizi di rinforzo muscolare, stretching, mobilizzazione vertebrale e terapie manuali mirate
- Riposo attivo: evitare l’immobilità prolungata, mantenendo un livello adeguato di movimento compatibile con il dolore
- Terapie fisiche: come la tecarterapia, la laserterapia o le onde d’urto, in base al caso specifico
La chirurgia viene considerata solo quando il trattamento conservativo fallisce dopo un periodo adeguato (generalmente 6-12 settimane), quando il dolore è ingestibile o in presenza di deficit neurologici gravi. Le tecniche chirurgiche moderne, come la microdiscectomia e le procedure mini-invasive, hanno ridotto i tempi di recupero e i rischi associati.
Cosa non fare quando si ha l’ernia del disco?
Durante la fase acuta e il percorso di recupero, è importante evitare comportamenti che possano aggravare la situazione:
- Sollevare carichi pesanti: lo sforzo aumenta la pressione intradiscale e può peggiorare l’ernia
- Movimenti bruschi: torsioni improvvise, flessioni forzate o scatti possono accentuare la compressione nervosa
- Stare seduti o in piedi a lungo: mantenere la stessa posizione per periodi prolungati sovraccarica la colonna
- Praticare sport ad alto impatto: corsa su asfalto, salti, sollevamento pesi sono da evitare nella fase acuta
- Ignorare i sintomi: trascurare il dolore o i deficit neurologici può portare a complicazioni
- Riposo assoluto prolungato: l’immobilità totale indebolisce la muscolatura e rallenta il recupero
È invece consigliabile mantenere una postura corretta, svolgere attività fisica moderata e adattata, seguire le indicazioni terapeutiche e sottoporsi a controlli periodici per monitorare l’evoluzione della condizione.





