Ischemia: cos’è, cause, sintomi e differenze con l’ictus
L’ischemia è una condizione medica caratterizzata dalla riduzione o interruzione del flusso sanguigno verso un tessuto o un organo. Questa diminuzione dell’apporto di sangue comporta una carenza di ossigeno e nutrienti essenziali per il corretto funzionamento cellulare, potendo causare danni temporanei o permanenti ai tessuti interessati.
Che cos’è l’ischemia
L’ischemia deriva dal greco “ischein” (trattenere) e “haima” (sangue), letteralmente significa “trattenere il sangue”. Si verifica quando il flusso sanguigno arterioso verso una specifica area del corpo è insufficiente rispetto alle necessità metaboliche di quella zona.
Il processo ischemico può interessare qualsiasi organo o tessuto del corpo umano.
- Ischemia cardiaca: colpisce il muscolo cardiaco (miocardio) quando le arterie coronarie non forniscono sangue sufficiente.
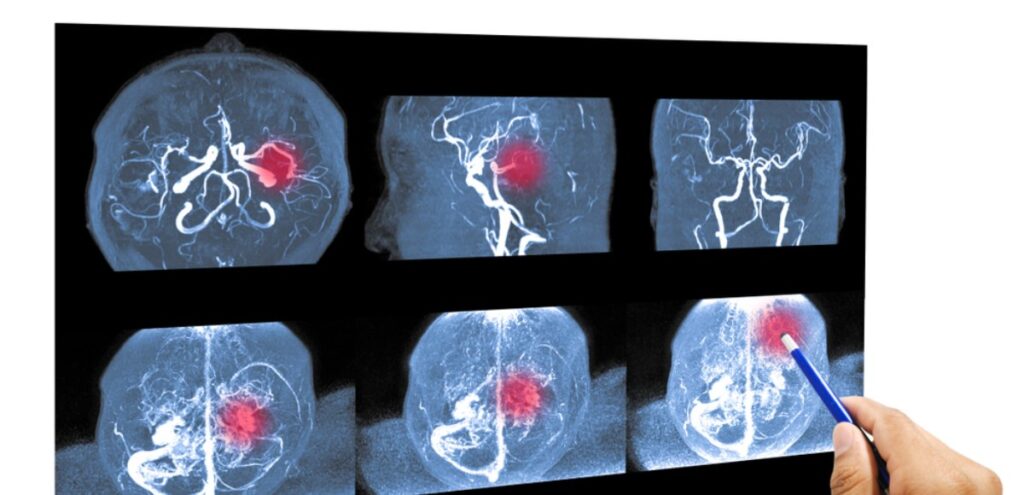
- Ischemia cerebrale: si verifica quando il flusso sanguigno verso il cervello è ridotto o interrotto.
- Ischemia degli arti: interessa braccia o gambe quando il flusso arterioso periferico è compromesso.
- Ischemia intestinale: coinvolge l’apparato digerente con riduzione del flusso sanguigno mesenterico.
- Ischemia renale: compromette la funzione renale per ridotta perfusione dei reni.
La gravità dell’ischemia dipende da diversi fattori: la durata della riduzione del flusso sanguigno, l’estensione dell’area coinvolta, la presenza di circoli collaterali e la capacità dell’organo di tollerare la carenza di ossigeno.
Principali cause dell’ischemia
Le cause dell’ischemia possono essere suddivise in diverse categorie.
- Cause vascolari
Aterosclerosi: è la causa più comune, caratterizzata dall’accumulo di placche lipidiche nelle pareti arteriose che restringono il lume vascolare.
Trombosi: formazione di coaguli di sangue all’interno dei vasi sanguigni che ostruiscono il flusso.
Embolia: migrazione di emboli (coaguli, bolle d’aria, frammenti di grasso) che vanno a ostruire vasi più piccoli.
Vasospasmo: contrazione improvvisa e prolungata della muscolatura liscia vascolare.
Stenosi arteriosa: restringimento delle arterie dovuto a diverse cause (infiammatorie, congenite, compressive).
2. Cause cardiache
Insufficienza cardiaca: ridotta capacità di pompa del cuore che determina diminuzione della gittata cardiaca.
Aritmie: alterazioni del ritmo cardiaco che compromettono l’efficacia del pompaggio.
Valvulopatie: malattie delle valvole cardiache che ostacolano il flusso sanguigno.
3. Cause sistemiche
Ipotensione: riduzione della pressione arteriosa che compromette la perfusione tissutale.
Anemia severa: diminuzione della capacità di trasporto dell’ossigeno nel sangue.
Shock: condizione di insufficienza circolatoria acuta con ridotta perfusione degli organi.
Disidratazione: perdita eccessiva di liquidi che riduce il volume circolante.
Sintomi dell’ischemia
I sintomi dell’ischemia variano significativamente in base all’organo interessato e alla gravità della condizione.
- Ischemia cardiaca
- dolore toracico (angina) che può irradiarsi a braccio sinistro, collo, mandibola
- dispnea (difficoltà respiratoria)
- sudorazione eccessiva
- nausea e vomito
- sensazione di oppressione al petto
- palpitazioni
2. Ischemia cerebrale
- debolezza o paralisi di un lato del corpo
- difficoltà nel parlare o comprendere
- perdita della vista parziale o totale
- vertigini e perdita di equilibrio
- forte mal di testa improvviso
- confusione mentale
3. Ischemia degli arti
- dolore durante il movimento (claudicatio intermittens)
- pallore o cianosi della pelle
- sensazione di freddo nell’arto interessato
- intorpidimento o formicolio
- debolezza muscolare
- ulcere che non guariscono
4. Ischemia intestinale
- dolore addominale intenso e improvviso
- nausea e vomito
- diarrea, a volte con sangue
- febbre
- distensione addominale.
Cosa succede se si ha un’ischemia
Le conseguenze di un episodio ischemico dipendono dalla severità, durata e localizzazione.
Ischemia reversibile: quando il flusso sanguigno viene ripristinato rapidamente, i tessuti possono recuperare completamente la loro funzione. È il caso dell’angina pectoris stabile, dove il dolore toracico si risolve con il riposo o i farmaci.
Ischemia irreversibile: se la privazione di ossigeno si prolunga oltre la capacità di resistenza del tessuto, si verifica la morte cellulare (necrosi). Questo può portare a infarto miocardico, ictus ischemico o infarto intestinale.
Complicanze a lungo termine:
- formazione di tessuto cicatriziale
- perdita permanente di funzione dell’organo
- sviluppo di circoli collaterali compensatori
- increased rischio di nuovi episodi ischemici.
Che differenza c’è tra un’ischemia e un ictus
Sebbene spesso utilizzati come sinonimi, ischemia e ictus hanno significati distinti.
Ischemia:
- è un concetto più ampio che indica riduzione del flusso sanguigno
- può essere temporanea o permanente
- può interessare qualsiasi organo
- non sempre causa danni permanenti
Ictus:
- è una specifica forma di ischemia cerebrale
- rappresenta l’evento acuto di interruzione del flusso sanguigno al cervello
- si suddivide in ictus ischemico (85% dei casi) ed emorragico (15% dei casi)
- causa sempre danni cerebrali, temporanei o permanenti.
Tipi di ictus ischemico
TIA (Attacco Ischemico Transitorio):
- episodio di ischemia cerebrale temporanea
- sintomi durano meno di 24 ore
- non causa danni permanenti evidenti
- rappresenta un importante campanello d’allarme
Ictus ischemico completo:
- interruzione prolungata del flusso cerebrale
- causa morte del tessuto nervoso
- deficit neurologici permanenti
- richiede intervento medico urgente
Quanto è grave un’ischemia
La gravità dell’ischemia dipende da diversi fattori.
Fattori di gravità
Localizzazione:
- ischemia cardiaca: può essere fatale se estesa
- ischemia cerebrale: può causare disabilità permanenti
- ischemia degli arti: può richiedere amputazione
- ischemia intestinale: può causare peritonite
Estensione:
- piccole aree: spesso compensate da circoli collaterali
- aree estese: maggior rischio di complicanze severe
Durata:
- minuti: spesso reversibile
- ore: rischio di danni permanenti
- giorni: quasi sempre irreversibile
Organo coinvolto:
- organi vitali (cuore, cervello): sempre gravi
- organi non vitali: gravità variabile
Classificazione prognostica
Ischemia lieve:
- sintomi minimi o assenti
- recupero completo possibile
- gestione ambulatoriale
Ischemia moderata:
- sintomi evidenti ma non invalidanti
- recupero parziale o completo
- possibile necessità di ricovero
Ischemia severa:
- sintomi gravi e invalidanti
- alto rischio di complicanze
- necessità di intervento urgente
Diagnosi dell’ischemia
La diagnosi precoce è fondamentale per un trattamento efficace.
Valutazione clinica
- anamnesi dettagliata dei sintomi
- esame fisico completo
- valutazione dei fattori di rischio.
Esami strumentali
- ECG (Elettrocardiogramma): per ischemia cardiaca
- Ecocardiogramma: valuta la funzione cardiaca
- TC e Risonanza Magnetica: per ischemia cerebrale
- Angiografia: visualizza le arterie e individua ostruzioni
- Doppler vascolare: valuta il flusso sanguigno negli arti
- Esami del sangue: marcatori di danno tissutale (troponine, CPK).
Trattamento dell’ischemia
Il trattamento varia in base al tipo e alla gravità.
Trattamento acuto
Riperfusione:
- trombolisi (dissoluzione farmacologica dei coaguli)
- angioplastica (dilatazione meccanica delle arterie)
- bypass chirurgico (creazione di nuove vie circolatorie)
Supporto vitale:
- ossigenoterapia
- controllo della pressione arteriosa
- correzione dei disturbi elettrolitici.
Trattamento farmacologico
Antitrombotici:
- aspirina
- clopidogrel
- anticoagulanti
Vasodilatatori:
- nitroglicerina
- calcio-antagonisti.
Neuroprotettori per ischemia cerebrale.
Prevenzione dell’ischemia
La prevenzione rappresenta l’approccio più efficace.
Controllo dei fattori di rischio:
- ipertensione arteriosa
- diabete mellito
- ipercolesterolemia
- fumo di sigaretta
- obesità
- sedentarietà
Stile di vita:
- dieta mediterranea ricca di antiossidanti
- attività fisica regolare
- controllo del peso corporeo
- gestione dello stress
- limitazione dell’alcol
Monitoraggio medico:
- controlli periodici della pressione arteriosa
- esami del sangue per colesterolo e glicemia
- valutazione cardiologica in presenza di fattori di rischio
La comprensione dell’ischemia e dei suoi meccanismi è essenziale per riconoscere precocemente i sintomi e attuare strategie preventive efficaci, riducendo significativamente il rischio di complicanze gravi.